Quali sono i test per diagnosticare l’asma
Indice dei contenuti
L’asma è una malattia in crescita, perché lo stile di vita occidentale rappresenta oggi un fattore di rischio a cui è impossibile sottrarsi. Ne soffrono più di due milioni e mezzo di italiani, ma il trend è in costante crescita: secondo la Società Italiana per le Malattie Respiratorie Infantili (SIMRI) ci sono stati 50 mila i nuovi casi di asma infantile solo nel 2023, e se ne prevedono ancora di più in questo 2024. Inquinamento e cambiamenti climatici giocano un ruolo importante nell’aumento delle patologie allergiche e dell’asma bronchiale. Una diagnosi tempestiva è fondamentale. Di asma si parla ancora troppo poco, ed è quindi urgente diffondere la cultura della prevenzione e della corretta gestione della patologia.
Che cos’è l’asma?
L’asma è una malattia infiammatoria che colpisce l’apparato respiratorio, in particolare i bronchi, e che si manifesta con fasi acute di broncospasmo, cioè di restringimento reversibile delle vie aeree, associato a un eccesso di produzione di muco, talvolta vischioso, che contribuisce alla ostruzione delle vie bronchiali. La sensibilizzazione verso allergeni ambientali è una condizione fortemente predisponente alle manifestazioni asmatiche. In particolare, quando si parla di evoluzione delle allergie bisogna tenere in considerazione la marcia allergica, ossia una modalità di progressione delle allergie che coinvolge il soggetto dall’infanzia all’età adulta. Tipicamente le allergie insorgono nell’infanzia per poi modificarsi nel periodo adolescenziale con la comparsa di rinite e asma.
Quali sono le cause scatenanti?
L’asma è una malattia dall’origine complessa. In termini più semplici, le cause dell’asma sono molte e possono avere una natura “intrinseca”, per una predisposizione genetica, e un’origine “estrinseca”, per il contatto con sostanze presenti nell’ambiente che possono agire da fattori scatenanti. Tuttavia, è importante considerare che queste due modalità causali interagiscono tra loro, così un fattore scatenante può essere tale solo in presenza di un organismo predisposto a sviluppare crisi asmatiche. Tale predisposizione è, in tutti i casi, sia nell’asma allergico sia nell’asma non allergico, la presenza di un’infiammazione cronica delle vie respiratorie, a sua volta responsabile dell’iperreattività del muscolo liscio (che regola la pervietà delle vie aeree) e della produzione di muco, che può ostruire il passaggio dell’aria causando i tipici sintomi dell’asma. Il fatto che nei Paesi occidentali l’asma sia una patologia in aumento ha fatto avanzare alcune ipotesi circa la sua origine ambientale: la presenza di fattori verosimilmente correlati a un cambiamento dello stile di vita, potrebbe avere un ruolo importante nell’aumento di prevalenza dell’asma registrato nei Paesi economicamente sviluppati. Pertanto, ai fattori di rischio genetici si sommano quelli ambientali, come l’inquinamento atmosferico, il fumo di sigaretta, abitudini alimentari e l’obesità, alcuni tipi di professione e infezioni delle vie aeree, affaticamento e stress.
Quali sono i sintomi?
I sintomi più comuni dell’asma sono: respiro sibilante, dispnea, costrizione toracica e tosse. Questi variano nel tempo, nell’insorgenza, nella frequenza e nell’intensità. Spesso questi sintomi sono associati a un’ostruzione al flusso aereo variabile, ossia alla difficoltà di respirare, a causa di una broncocostrizione (restringimento delle vie aeree), ispessimento della parete delle vie aeree e aumento del muco.
Come si arriva alla diagnosi?
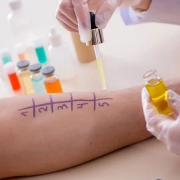
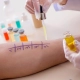
La sola comparsa dei sintomi respiratori non è sufficiente a fare una diagnosi sicura d’asma, né a stabilirne la causa biologica. È, invece, necessario escludere altre patologie (come bronchite, enfisema o scompenso cardiaco) e chiarire, ove possibile, il fattore scatenante che innesca la reazione infiammatoria e l’attacco asmatico. L’asma è definito di tipo allergico quando l’esposizione a uno o più fattori ambientali (allergeni) è la causa dell’iperreattività e dell’infiammazione bronchiale alla base dei sintomi. In tal caso è necessario eseguire i test allergologici tramite prick test o RAST.
Quali sono i test diagnosti più utilizzati?
Per diagnosticare con sicurezza l’asma è opportuno seguire un percorso che in genere prevede le prove di funzionalità respiratoria: spirometria, test di reversibilità, test di provocazione bronchiale aspecifico per valutare il grado di ostruzione bronchiale. Dopo aver confermato la presenza di asma, andranno valutati i possibili agenti scatenati attraverso l’esecuzione dei test allergologici cutanei (Prick test) e anche, ove opportuno, i test sierologici finalizzati alla ricerca di IgE specifiche per uno o più allergeni, allo scopo di individuare l’allergene o gli allergeni responsabili dei sintomi dell’asma.
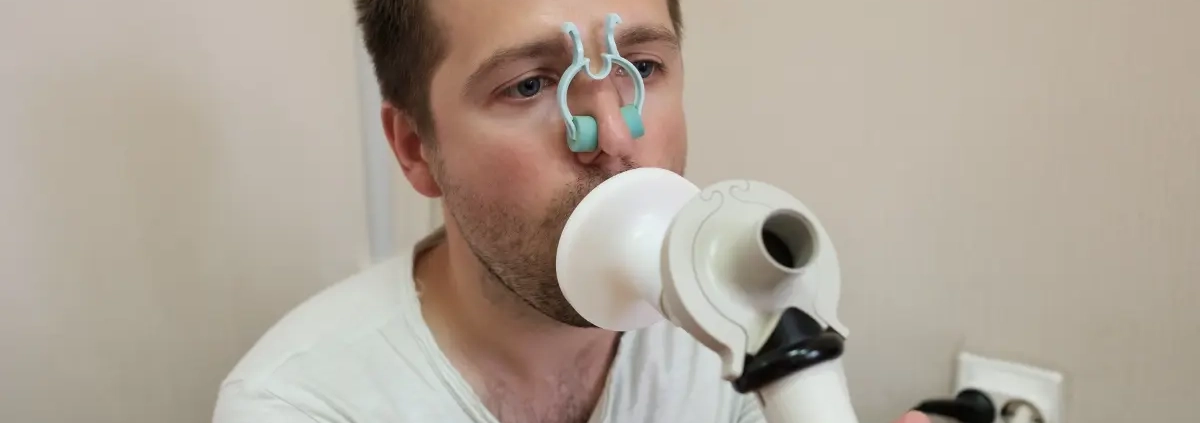
Che cos’è la spirometria?
È l’esame principale per la diagnosi di asma bronchiale. Qualora la spirometria rilevasse un’ostruzione bronchiale, sarà necessario verificare se un broncodilatatore possa eliminare o ridurre la suddetta ostruzione (test di broncodilatazione). La spirometria consiste nell’esecuzione di un’inspirazione massimale che raggiunga la capacità polmonare totale, seguita da un’espirazione rapida e forzata, che va proseguita fino allo svuotamento dei polmoni. Il paziente sarà invitato ad eseguire le suddette manovre respiratorie, dettagliatamente spiegate dall’operatore, attraverso un boccaglio monouso, dopo aver tappato il naso con uno stringinaso (per evitare fuoriuscita di aria dalle narici durante la prova). Il boccaglio è collegato ad un misuratore del flusso e del volume di aria mobilizzata dal paziente; tale misuratore trasforma il segnale in valori numerici ed immagini grafiche. Nel caso la prova respiratoria documentasse la presenza di ostruzione bronchiale, verrà quindi effettuato il test di reversibilità, o di broncodilatazione: tale esame consiste nell’inalare un farmaco broncodilatatore a breve durata d’azione prima di ripetere le manovre respiratorie già esposte. Si potrà quindi fare diagnosi di asma bronchiale qualora l’ostruzione venisse annullata o ridotta dalla somministrazione del farmaco.